Cukrzyca (łac. Diabetes mellitus) to przewlekłe, nieuleczalne ogólnoustrojowe zaburzenie metaboliczne charakteryzujące się utrzymującym się wysokim poziomem glukozy we krwi. Wynika to głównie z czynników dziedzicznych oraz z powodu zmniejszonego wydzielania lub zmniejszenia działania biologicznego hormonu insuliny lub kombinacji tych dwóch. Niedobór ten zaburza metabolizm węglowodanów, tłuszczów i białek w organizmie (co objawia się typowymi problemami), a po dłuższym czasie wpływa na strukturę i funkcję naczyń krwionośnych, nerwów i innych ważnych narządów i układów narządów.
Cukrzyca jest jednym z najczęstszych zaburzeń endokrynologicznych o stałym wzroście rozpowszechnienia (szczególnie w krajach rozwiniętych). To efekt nowoczesnego stylu życia oraz wzrostu liczby zewnętrznych czynników etiologicznych, wśród których wyróżnia się otyłość.
Cukrzyca najczęściej występuje u osób starszych w wyniku uogólnionych zmian zwyrodnieniowych i sklerotycznych w organizmie (dotyczących trzustki), a u młodych dorosłych mężczyzn i kobiet może być związana z zaburzeniami genetycznymi lub uszkodzeniem trzustki w wyniku pewnych zakaźnych choroby.
Rodzaje cukrzycy
Ze względu na odmienny obraz kliniczny istnieje dziś kilka postaci (rodzajów) cukrzycy:
- Cukrzyca dziecięca (od 0 do 14 lat)
- Cukrzyca młodzieńcza (w wieku od 15 do 24 lat)
- Cukrzyca dorosłych (od 25 do 64 lat)
- cukrzyca „starcza" (z 65 do końca życia)
Doświadczeni lekarze klasyfikują cukrzycę na swój sposób:
- Cukrzyca endokrynna, w połączeniu z chorobami gruczołów dokrewnych (gruczoły dokrewne).
- Cukrzyca trzustkowa związana z chorobami trzustki (cukrzyca).
- Cukrzyca jatrogenna, która występuje u dzieci po zastosowaniu niektórych rodzajów leków.
- Cukrzyca wątrobowa (krwiopochodna) u pacjentów z niewydolnością wątroby i innymi chorobami.
Cukrzyca typu 1 (insulinozależna)
Cukrzyca typu 1 jest najcięższą postacią cukrzycy i występuje, ponieważ komórki trzustki (komórki beta) wytwarzają bardzo mało insuliny lub nie produkują jej wcale. Może wystąpić w każdym wieku, ale najczęściej występuje u dzieci i młodych dorosłych. Insulina jest stosowana od pierwszego dnia. Ścisła samokontrola, dieta i aktywność fizyczna są obowiązkową częścią leczenia. O insulinoterapii możesz przeczytać więcej w artykule o insulinie.
cukrzyca typu 2
Typ 2 jest najczęstszą postacią cukrzycy w naszym kraju i na całym świecie. Trzustka pacjentów z drugim typem produkuje insulinę, ale w niewystarczających ilościach lub organizm wytwarza oporność (odporność) na hormon insulinę. Występuje w każdym wieku, ale najczęściej u osób dorosłych (powyżej 40 roku życia), otyłych i starszych. Nowoczesny styl życia z wysokim dziennym tempem bardzo sprzyja rozwojowi tego typu cukrzycy. Leczenie odbywa się za pomocą diety lub połączenia diety i doustnych leków przeciwcukrzycowych. Herbatki ziołowe stosuje się jako pomoc we wszystkich przypadkach umiarkowanej aktywności fizycznej. Jeśli ta terapia nie przynosi pozytywnych rezultatów, przechodzą na insulinoterapię, z możliwością stosowania doustnych środków przeciwcukrzycowych.
Cukrzyca w czasie ciąży (ciąża)
Ta utajona postać cukrzycy jest związana z ciążą, w trakcie której dochodzi do zmiany równowagi hormonalnej u kobiet, co może prowadzić do zaburzeń wydzielania insuliny, a w konsekwencji do wzrostu poziomu glukozy we krwi. Grupa ryzyka obejmuje kobiety powyżej 25 roku życia z nadwagą przed ciążą, zwłaszcza te z genetyczną predyspozycją do rozwoju choroby. Poziom cukru we krwi zwykle stabilizuje się po urodzeniu dziecka. Jednak u kobiet cukrzyca ciążowa może być później przyczyną cukrzycy typu 2.
Objawy cukrzycy
Objawy cukrzycy są często niewidoczne. Pierwsze oznaki cukrzycy, zwłaszcza typu 2, mogą wydawać się niewielkie i nieszkodliwe, jeśli w ogóle się pojawią. Możesz mieć cukrzycę przez miesiące, a nawet lata i nie widzieć żadnych jej oznak.
Zrozumienie możliwych objawów cukrzycy może prowadzić do wczesnej diagnozy i leczenia. Jeśli masz którykolwiek z poniższych objawów, natychmiast skontaktuj się z lekarzem.
- Nadmierne pragnienie i częste oddawanie moczu to klasyczne objawy cukrzycy. W przypadku choroby we krwi gromadzi się nadmiar cukru (glukozy). Twoje nerki muszą ciężko pracować, aby przefiltrować i wchłonąć nadmiar cukru. Jeśli nerki nie działają, nadmiar cukru jest wydalany z moczem w postaci płynu z tkanek. Powoduje to częstsze oddawanie moczu, co może prowadzić do odwodnienia. Będziesz chciał pić więcej płynów, aby ugasić pragnienie, co ponownie prowadzi do częstego oddawania moczu.
- Zmęczenie może być spowodowane wieloma czynnikami. Może to być również spowodowane odwodnieniem, częstym oddawaniem moczu i niezdolnością organizmu do prawidłowego funkcjonowania, ponieważ mniej cukru może być zużyte na energię.
- Utrata masy ciała jest również rozpoznawana jako możliwy objaw i objaw cukrzycy. Kiedy tracisz cukier poprzez częste oddawanie moczu, tracisz kalorie. Jednocześnie diabetycy mogą pobierać cukier z pożywienia dla komórek, co prowadzi do ciągłego głodu. Ogólnym efektem jest potencjalnie szybka utrata wagi, zwłaszcza jeśli masz cukrzycę typu 1.
- Objawy cukrzycy mogą czasami obejmować problemy ze wzrokiem. Wysoki poziom cukru we krwi pobiera płyn z tkanek, w tym z oczu. Wpływa to na zdolność koncentracji. Nieleczona cukrzyca może prowadzić do uszkodzenia oczu. Dla większości ludzi te wczesne zmiany nie powodują problemów ze wzrokiem. Jeśli jednak te zmiany nie utrzymują się przez dłuższy czas, mogą prowadzić do utraty wzroku i ślepoty.
- Powolne gojenie się ran lub częste infekcje. Lekarze i pacjenci zauważyli, że infekcje są częstsze u osób z cukrzycą. Naukowcy nie byli jednak w stanie jeszcze wyjaśnić przyczyny tego stanu rzeczy. Możliwe, że wysoki poziom cukru we krwi osłabia naturalne gojenie się ran i zdolność do zwalczania infekcji. U kobiet szczególnie częste są infekcje pęcherza moczowego i pochwy.
- Mrowienie w dłoniach i stopach. Nadmiar cukru we krwi może uszkodzić nerwy. Możesz zauważyć mrowienie i drętwienie rąk i nóg, a także bolesne pieczenie w rękach, nogach i stopach.
- Czerwone, opuchnięte, wrażliwe dziąsła. Cukrzyca może osłabiać zdolność do zwalczania zarazków, zwiększając ryzyko infekcji dziąseł i kości, które utrzymują zęby na miejscu. Zęby stają się luźne i może wystąpić stan zapalny, zwłaszcza jeśli masz infekcje dziąseł przed rozwojem cukrzycy.
Cukrzyca typu 1 zwykle rozwija się szybko, dlatego jej objawy są bardziej nasilone. Drugi typ często nie powoduje nietypowych problemów, ponieważ rozwija się stopniowo i w bardzo subtelny sposób przez wiele lat. Rozpoznaje się ją dopiero po wykryciu powikłań cukrzycy. Jeśli zauważysz jakiekolwiek możliwe wczesne objawy cukrzycy, porozmawiaj ze swoim lekarzem. Stan jest diagnozowany wcześniej i leczenie można rozpocząć wcześniej.
4 przyczyny cukrzycy. Z czego to pochodzi?
- Dziedziczność. Skłonność do cukrzycy jest przekazywana bezpośrednio na potomstwo, a manifestacja choroby może zależeć również od innych czynników w ciągu życia, dlatego cukrzyca nie pojawia się u każdego potomstwa. Istnieje wiele przykładów takiego zachowania cukrzycy w życiu codziennym. Wiadomo, że dzieci rodziców nie powinny chorować na cukrzycę. Ponadto sami diabetycy nie zawsze są ściśle związani z występowaniem tej choroby lub nie znają historii chorób zmarłych poprzedników.
- Inne choroby i stany. W przeciwieństwie do cukrzycy dziedzicznej istnieją choroby i stany, w których można również zdiagnozować cukrzycę. Taka cukrzyca nazywana jest wtórną, ponieważ rozwija się pod bezpośrednim wpływem prawdziwej choroby lub szkodliwego wpływu na funkcjonowanie organizmu. Co powoduje cukrzycę? Występowanie choroby jest możliwe przy przewlekłym alkoholizmie, przewlekłych chorobach trzustki, różnych zaburzeniach endokrynologicznych (nadnerczach, przysadce mózgowej, tarczycy), otyłości i innych stanach. Występowanie cukrzycy w tych stanach i chorobach wiąże się z upośledzonym rozkładem glukozy we krwi pod wpływem tych samych przyczyn, które doprowadziły do rozwoju tej choroby lub stanu.
- Dodatkowe czynniki ryzyka. Oprócz dziedzicznego przenoszenia choroby istnieją inne przyczyny cukrzycy, takie jak dieta bogata w słodycze, spożycie tłuszczu i otyłość, zmniejszona aktywność fizyczna, okres przejściowy u mężczyzn i kobiet (menopauza), skłonność do częstych infekcji, przeziębienia i stany zapalne. Wiadomo również, że czynnikami ryzyka rozwoju cukrzycy we współczesnym stylu życia są zmiany w środowisku, stylu życia i żywieniu (wiejskie – miejskie), wykonywanie zadań zawodowych wymagających dużego obciążenia psychicznego (sytuacje stresowe), narodziny duże dziecko (powyżej 4 kg) i inne.
- Skutki niektórych leków. Pierwsza grupa leków, które mogą wpływać na zewnętrzne objawy cukrzycy, obejmują leki stosowane w chorobach reumatycznych, przewlekłych chorobach układu oddechowego, niektóre leki na choroby nerek i skóry oraz różne choroby alergiczne. Kolejna grupa leków to produkty działające na ciśnienie krwi i lepsze oddawanie moczu. Ponadto doustne środki antykoncepcyjne lub pigułki antykoncepcyjne mają wpływ na zachowanie poziomu cukru we krwi. Istnieją inne leki i hormony, które wpływają na wystąpienie cukrzycy. Ale wszystkie te leki są znane medycynie, a kontrola ich spożycia pozwala na czasową eliminację zaburzeń behawioralnych poziomu cukru we krwi.
Diagnoza cukrzycy
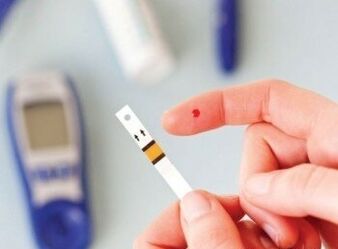
Diagnozę cukrzycy przeprowadza się w laboratorium. Lekarz potwierdza (lub odrzuca) diagnozę na podstawie następujących danych:
- Jeśli w dwóch przypadkach poziom glukozy we krwi na czczo przekracza 7 mmol / l
- Jeśli poziom glukozy we krwi o dowolnej porze dnia jest wyższy niż 11, 1 mmol/l
- Twój lekarz może zlecić tak zwany test tolerancji glukozy (OGTT). Ten test mierzy poziom cukru we krwi na czczo, a następnie, po wypiciu napoju, słodki płyn składający się z 75 gramów glukozy rozpuszczonej w wodzie. Pomiar cukru we krwi potwierdza diagnozę cukrzycy.
Poziom glukozy we krwi może być wyższy niż normalny (6 do 7 mmol/l glukozy lub między 7, 8 a 11, 1 mmol/l 2 godziny po teście tolerancji glukozy), a nawet niższy niż poziom, u którego zdiagnozowano cukrzycę. Można postawić diagnozę upośledzonej tolerancji glukozy lub stanu przedcukrzycowego.
Jak leczyć cukrzycę?
Cukrzycę można leczyć na kilka sposobów:
- insulina i dieta;
- leki w tabletkach i dieta;
- jedna dieta;
- terapia skojarzona insuliną + tabletki (jest to bardzo powszechny sposób w przypadku typu 2 i otyłości, przyjmuje się insulinę i metforminę.
Istnieje 5 podstawowych zasad postępowania w cukrzycy. Wybór metody leczenia zależy od wielu czynników.
Wybór leczenia zależy od:
- wiek (dzieci i młodzi dorośli zawsze otrzymują insulinę i dietę)
- złożoność choroby (spadek produkcji insuliny lub całkowity brak syntezy w trzustce)
- kondycja fizyczna (gruba, szczupła lub normalna waga)
Profilaktyka cukrzycy
Profilaktyka cukrzycy typu 2 polega na indywidualnym podejściu – doradztwie w zakresie wdrożenia prostych środków, które doprowadzą do zmiany stylu życia. Musisz zmienić dietę, utrzymać aktywność fizyczną, kontrolować masę ciała, rzucić palenie i stosować leki wyłącznie zgodnie z zaleceniami lekarza.
Zmiana diety polega na spożywaniu pokarmów zgodnie z zapotrzebowaniem energetycznym, optymalnym składzie pokarmu, zrozumieniu, co można jeść bez ograniczeń, pokarmach bogatych w cukry proste, gotowaniu potraw, wpływie aktywności fizycznej na wydatek energetyczny.
Aktywność fizyczna powinna stać się nawykiem. Twój dzienny harmonogram aktywności fizycznej powinien obejmować:
- Co najmniej 30 minut marszu dziennie.
- Skorzystaj ze schodów zamiast windy.
- Chodzenie lub jazda na rowerze do pracy.
- Korzystając z transportu, wysiąść wcześnie i przejść resztę drogi.
- Spacer do sklepów i innych obiektów.
- Nadzoruj dzieci w ich aktywności fizycznej.
- Odśnieżaj i zorganizuj prace w ogrodzie.

























